
ℹ️ Este artículo puede contener enlaces de afiliado. Si compras a través de ellos, podemos recibir una comisión sin costo adicional para ti. Más información
Panamá lleva más de 30 años sin un caso de sarampión. Ese logro no ocurrió por azar — costó décadas de trabajo sostenido y generaciones de familias que vacunaron a sus hijos sin dudar. Hoy ese escudo tiene grietas. No por el virus, sino por algo más difícil de combatir: la información incorrecta que llega a nuestros teléfonos, circula en grupos de WhatsApp y se presenta con apariencia de verdad.
En las primeras tres semanas de 2026, la Organización Panamericana de la Salud confirmó más de 1,000 casos nuevos de sarampión en siete países de la región — un aumento de 43 veces comparado con el mismo período del año anterior. Las tres sedes del Mundial de Fútbol 2026 — México, Canadá y Estados Unidos — son los países con mayor cantidad de casos activos en el continente. Panamá envía miles de viajeros a esos destinos cada año.
Este artículo tiene un objetivo claro: ayudarte a distinguir lo que es verdad de lo que circula como verdad. No para alarmarte — sino para que puedas tomar una decisión informada. Una que cuide a tu hijo, a tu familia y a quienes no pueden vacunarse a su alrededor.
1. ¿Qué es el sarampión y por qué sigue siendo peligroso en 2026?
El sarampión es una enfermedad viral causada por un virus del género Morbillivirus.
Es uno de los patógenos más contagiosos que existen en la medicina humana.
Una persona con sarampión puede infectar entre 12 y 18 personas susceptibles a su alrededor. Este número —conocido como número reproductivo básico (R₀)— indica cuántas personas puede contagiar, en promedio, un solo enfermo en una población sin inmunidad.
Para comprender qué tan contagioso es el sarampión, comparemos:
- COVID-19: alrededor de 2 a 3 personas
- Influenza: cerca de 1.3 personas
- Sarampión: hasta 18 personas
Esto significa que si la cobertura de vacunación de una comunidad cae por debajo del 95%, el virus encuentra espacios para propagarse. Y cuando aparece un caso, la transmisión puede acelerarse rápidamente y producir brotes.
Cómo progresa la enfermedad
El sarampión no empieza con un sarpullido. Empieza como un resfriado fuerte — y ahí está parte del peligro:
- Días 1 al 4 — Fase prodrómica: fiebre que sube rápido (puede llegar a 40°C o más), tos seca, ojos rojos y llorosos, nariz que escurre. El niño ya es contagioso antes de que se vea nada en la piel.
- Mancha de Koplik (signo diagnóstico clave): pequeños puntos blancos con fondo rojizo dentro de la boca, en la mucosa de las mejillas. Aparecen 1 a 2 días antes del sarpullido. Si los conoces, puedes identificar la enfermedad antes de que avance.
- Días 4 al 7 — Exantema: erupción rojiza que empieza en la cara y el cuello, y desciende progresivamente hacia el tronco, brazos y piernas durante 3 a 4 días.
- Período de contagio: desde 4 días antes hasta 4 días después del inicio del sarpullido. La persona contagia antes de saber que tiene sarampión.
- Dificultad para respirar o respiración acelerada
- Letargia extrema — el niño no reacciona con normalidad
- Fiebre que no cede o vuelve después de haber bajado
- Convulsiones
- Manchas rojo-moradas en la piel que no desaparecen al presionar
Las complicaciones que los mitos invisibilizan
El sarampión no es “solo un sarpullido”. Según los Centros para el Control y la Prevención de Enfermedades (CDC): 3 de cada 10 niños que contraen sarampión desarrollan complicaciones — infecciones de oído, diarrea severa. Uno de cada 20 desarrolla neumonía. Uno de cada mil desarrolla encefalitis — inflamación del cerebro que puede causar sordera o daño neurológico permanente. Y dos de cada mil niños mueren.
Pero hay una complicación que pocos conocen y que puede manifestarse años después de haberse “recuperado”: la panencefalitis esclerosante subaguda (PESS) — una enfermedad neurológica devastadora y mortal que puede aparecer 7 a 10 años después de la infección original, especialmente en niños que contrajeron sarampión antes de los dos años.
2. Lo que necesitas saber antes de leer los mitos
Lo que vas a leer a continuación no es una lista de “creencias de gente desinformada”. Es un análisis de narrativas que circulan activamente en redes sociales, grupos de WhatsApp y plataformas digitales de toda Latinoamérica — algunas con millones de vistas. Narrativas diseñadas — consciente o inconscientemente — para parecer razonables.
Conocer la desinformación de antemano no te hace más susceptible a ella — te hace más resistente. Es el mismo principio que la vacunación: una dosis pequeña del argumento falso, explicado en su contexto, fortalece tu capacidad de reconocerlo cuando llegue a ti.
Lo que leerás a continuación no es para alarmarte.
Es para que no te engañen.
3. Los 5 mitos sobre el sarampión que circulan en Latinoamérica ahora mismo
🔶 Mito 1: “La vacuna del sarampión causa autismo”
Por qué suena razonable: Los síntomas del autismo se identifican típicamente entre los 18 y los 30 meses. La primera dosis de la vacuna triple viral se aplica alrededor de los 12 meses. Cuando un padre observa cambios en su hijo poco después de la vacuna, la conexión temporal parece real — aunque no lo sea.
Lo que dice la evidencia: Este mito tiene fecha de nacimiento precisa: 1998, cuando el médico británico Andrew Wakefield publicó un estudio en la revista The Lancet que sugería esa relación. El estudio fue retirado en 2010 por fraude científico. Wakefield perdió su licencia médica. Desde entonces, estudios con cientos de miles de niños — incluyendo uno con más de 650,000 participantes publicado en Annals of Internal Medicine — han confirmado de forma consistente que no existe ninguna relación entre la vacuna y el autismo.
Lo que realmente ocurre: El autismo es un trastorno del neurodesarrollo con causas genéticas y ambientales complejas que comienza antes del nacimiento. Los síntomas se vuelven observables al mismo tiempo que el niño recibe vacunas — coincidencia temporal, no causalidad.
Qué hacer con esta información: Si tienes preguntas sobre el desarrollo de tu hijo, tu pediatra es la persona indicada. El autismo tiene tratamiento y apoyo — pero el sarampión no se cura, y sus complicaciones son prevenibles.
🔶 Mito 2: “La vacuna tiene virus vivo — me puede dar sarampión”
Por qué suena razonable: Es técnicamente correcto que la vacuna contiene virus vivo. Si hay virus vivo, suena lógico que pueda causar la enfermedad. La lógica falla porque omite un concepto clave: atenuación.
Lo que dice la evidencia: El virus en la vacuna está tan debilitado que no puede replicarse lo suficiente para causar la enfermedad. Lo que hace es entrenar al sistema inmunológico para reconocer el virus real, sin pagar el costo de la infección. Adicionalmente, los análisis genéticos de los brotes actuales confirman que los casos corresponden al genotipo D8 — la cepa salvaje que circula en la comunidad — no a la cepa de la vacuna.
La evidencia clínica directa: En 1989, mientras cumplía con el año formativo de médico interno en el Hospital Metropolitano de Monterrey, ocurrió la última epidemia de sarampión en México. La intensificación de las acciones de prevención y de control con la vacuna antisarampión permitió la disminución de casos y la mortalidad. En ese tiempo llegaron al hospital algunos pacientes con un cuadro clínico llamativo. En la evaluación detallada, se observaba una erupción en la piel menos densa que el sarampión clásico, algo de picazón, y manchas en la boca, pero poca o ninguna fiebre. Era como un sarampión leve.
El departamento de epidemiología lo confirmó: era el síndrome post-vacunal del sarampión — una respuesta inmunológica benigna de baja incidencia. No era la enfermedad. Era el sistema inmune aprendiendo. La diferencia entre lo que vimos en esos pacientes y lo que es el sarampión real es la misma diferencia que hay entre un simulacro y un incendio verdadero.
En 2001, siendo ya pediatra en Volcán, Chiriquí, viví una segunda versión de esa misma lección — desde un ángulo que no esperaba. Quien desarrolló el síndrome post-vacunal fue la enfermera encargada de aplicar las vacunas en ese centro. Siete días después de recibir la vacuna MMR presentó el mismo cuadro: exantema leve, síntomas mínimos, sin fiebre significativa. Lo notable es que en su carrera como vacunadora, jamás había visto un caso. Hasta que le correspondió a ella.
El cuadro fue completamente benigno y se resolvió sin complicaciones. Ese caso ilustra con precisión la rareza de la condición. Cuando ocurre, tampoco se parece en nada al sarampión real.
La seguridad de la vacuna contra el sarampión (MMR y MR) ha sido ampliamente documentada en la literatura científica y en los sistemas internacionales de farmacovigilancia. Estamos hablando de millones de registros procedentes de todos los países donde las vacunas son aplicadas.
Los eventos adversos más frecuentes son leves y transitorios: fiebre (5–15% de los vacunados) y exantema leve (~5%), que suelen aparecer entre 7 y 12 días después de la vacunación. Entre los eventos menos frecuentes se encuentran las convulsiones febriles (~1 por cada 3,000–4,000 dosis en niños predispuestos), mientras que complicaciones más raras incluyen púrpura trombocitopénica inmune (~1 por cada 30,000 dosis).
Los eventos graves son extremadamente raros: reacciones alérgicas en aproximadamente 1 por cada millón de dosis; encefalitis asociada temporalmente a la vacuna estimada en 1–2 casos por millón de dosis — cifras muy inferiores al riesgo de complicaciones por la infección natural de sarampión.
Estos datos provienen de revisiones sistemáticas y evaluaciones de seguridad realizadas por organismos científicos internacionales y programas de vigilancia vacunal (CDC, National Academy of Medicine, Vaccine Safety Datalink).
Para más referencias científicas sobre la seguridad de la vacuna antisarampión siga el link.
¿Qué hacer con esta información?: Algunas personas pueden presentar fiebre leve o un pequeño sarpullido en los días siguientes a la vacuna. Es la respuesta inmunológica normal, transitoria y no contagiosa. No es sarampión.
🔶 Mito 3: “Con vitamina A me protejo igual que con la vacuna”
Por qué suena razonable: La vitamina A sí aparece en protocolos médicos para el sarampión. Es real que los organismos de salud la mencionan. El problema es la extrapolación: de “ayuda en ciertos casos” a “me protege igual que la vacuna”.
Lo que dice la evidencia: La OPS y la OMS recomiendan suplementos de vitamina A para niños que ya tienen sarampión confirmado, especialmente en regiones con desnutrición, porque reduce el riesgo de complicaciones oculares y la mortalidad en esos contextos. No previene el contagio. No elimina el virus. No sustituye la vacunación.
Lo que realmente ocurre: No existe ningún suplemento, infusión, preparado herbal ni alimento que prevenga el sarampión. La vitamina A tiene un rol clínico específico y limitado — el de reducir complicaciones en un paciente ya enfermo, no el de evitar que se enferme.
Qué hacer con esta información: Si alguien te recomienda vitamina A “en lugar de” la vacuna, esa no es información médica — es una sustitución sin respaldo científico que deja a tu hijo sin protección real.
🔶 Mito 4: “El sarampión es una enfermedad leve, se cura solo”
Por qué suena razonable: Muchos adultos mayores de 50 años lo tuvieron de niños y sobrevivieron sin secuelas visibles. Esa experiencia personal es real. Lo que no recuerdan son quienes no sobrevivieron o quienes sobrevivieron con secuelas que nunca se vincularon al sarampión.
Lo que dice la evidencia: El sarampión es una enfermedad “que se resuelve sola” en el mismo sentido en que lo es una neumonía: la mayoría de los pacientes se recupera — pero una proporción significativa no, y esa proporción no es pequeña. En 2023, aproximadamente 95,000 personas murieron de sarampión en el mundo, la mayoría niños menores de cinco años, a pesar de que existe una vacuna segura y económica. En el brote actual de México, se han confirmado más de 30 muertes.
Lo que realmente ocurre: El sarampión no tiene tratamiento antiviral específico. El manejo es de soporte — lo cual significa que si la enfermedad escala, las herramientas médicas son limitadas. Eso lo distingue radicalmente de condiciones donde “se puede hacer algo”.
Qué hacer con esta información: “Se cura solo” es el sesgo del superviviente aplicado a la salud pública. Los que sobrevivieron cuentan su historia; los que no, no pueden contarla.
🔶 Mito 5: “La inmunidad natural es mejor que la de la vacuna”
Por qué suena razonable: Intuitivamente parece correcto que “el sistema natural del cuerpo” ofrezca mejor protección que algo fabricado en laboratorio. El problema es que el sarampión hace exactamente lo contrario de fortalecer el sistema inmunológico.
Lo que dice la evidencia: El virus del sarampión destruye activamente los glóbulos blancos encargados de la memoria inmunológica. Después de una infección, el sistema inmune sufre lo que los investigadores llaman “amnesia inmune” — pierde parte de la capacidad de defenderse contra infecciones que ya había aprendido a manejar.
Estudios publicados en Science y Science Immunology documentaron que los niños que contrajeron sarampión perdieron entre el 11% y el 73% de sus anticuerpos preexistentes contra otros patógenos. La vacuna, en contraste, entrena al sistema inmune sin producir ningún daño.
Qué hacer con esta información: Contagiarse de forma “natural” no fortalece — debilita. La infección natural ofrece inmunidad para el sarampión al precio de destruir parte de la inmunidad para todo lo demás.
4. Cómo funciona la vacuna en el cuerpo — explicado de forma simple
La vacuna triple viral (SRP o MMR en inglés) contiene tres virus vivos atenuados: sarampión, rubéola y paperas. “Atenuado” significa que el virus fue debilitado en el laboratorio hasta el punto de que ya no puede causar la enfermedad, pero conservando los marcadores que el sistema inmunológico necesita para reconocerlo y atacarlo.
Podemos imaginar la vacuna como un simulacro de incendio para el sistema inmunológico. El cuerpo recibe una versión debilitada del virus y las defensas aprovechan para entrenarse: aprenden a identificar al invasor, fabrican anticuerpos y guardan memoria de cómo neutralizarlo.
Gracias a ese entrenamiento, si en el futuro el virus real entra al organismo, el sistema inmunológico ya lo reconoce inmediatamente y actúa con rapidez, evitando que la infección tenga tiempo de desarrollarse.
Con dos dosis, la vacuna contra el sarampión alcanza una eficacia cercana al 97%. Ninguna vacuna ofrece protección absoluta, pero cuando la gran mayoría de la población está vacunada (más del 95%), el virus encuentra muy pocas personas susceptibles y deja de circular. Cuando la cobertura baja, esos espacios reaparecen y el virus puede volver a propagarse.

Ilustración de la diferencia entre el virus del sarampión que causa la enfermedad y el virus atenuado utilizado en la vacuna para entrenar al sistema inmunológico.
5. El esquema de vacunación: ¿qué tienes que revisar hoy?
En América Latina, la edad de aplicación de las vacunas contra el sarampión puede variar ligeramente entre países. Sin embargo, el principio es el mismo en toda la región: toda persona debe recibir dos dosis de una vacuna que contenga sarampión (generalmente la triple viral SRP/MMR) para estar completamente protegida. La Organización Panamericana de la Salud recomienda que los países mantengan al menos 95 % de cobertura (Organización Panamericana de la Salud, 2023) con dos dosis para prevenir brotes y proteger a las comunidades.
Para conocer el calendario específico de cada país y verificar si uno está al día con sus vacunas, la OPS recomienda consulta el Mapa de calendarios de vacunación.
Panamá tiene uno de los sistemas de vacunación más sólidos de Centroamérica. El Ministerio de Salud (MINSA) ofrece la vacuna de forma gratuita en todos los centros de salud del país. La vacuna está al alcance de todos.
Esquema Nacional de Vacunación Antisarampión en Panamá
| Edad | Vacuna | Nota |
|---|---|---|
| 12 meses | Triple viral SRP (1.ª dosis) | Primera dosis del esquema estándar |
| 18 meses | Triple viral SRP (2.ª dosis / refuerzo) | Eleva la protección al 97%. Intervalo mínimo desde la 1.ª dosis: 1 mes; recomendado: 6 meses. (CONAPI 2025) |
| 6 a 11 meses (contexto de brote) | Dosis cero | Protección adicional en zonas de riesgo. Esta dosis no reemplaza el esquema estándar. |
| Adultos susceptibles (sin historial documentado) | Vacuna SR (bivalente: sarampión + rubéola) — 1 dosis | El MINSA utiliza la vacuna SR para adultos y población general susceptible. (CONAPI 2025) |
| Mujeres en edad fértil (MEF) y puérperas | Vacuna SR (bivalente) — 1 dosis; 2 dosis si no hay historial previo documentado | Preferentemente en el puerperio inmediato. No aplicar durante el embarazo (virus vivo atenuado). (CONAPI 2025) |
| Viajeros al Mundial 2026 | Verificar esquema completo antes de viajar | MINSA ofrece la vacuna junto al Certificado Internacional de Vacunación |
Quiénes no deben vacunarse sin consultar primero
- Mujeres embarazadas: por precaución (virus vivo atenuado). Vacunarse después del parto si no tiene inmunidad documentada.
- Personas con inmunodeficiencia grave (cáncer activo, VIH sin tratamiento, trasplante reciente, altas dosis de inmunosupresores): requieren evaluación médica previa.
- Bebés menores de 6 meses: no está indicada en ese rango de edad.
Busca la tarjeta de vacunación física de tu hijo.
Si no la encuentras o está incompleta, ve al centro de salud más cercano.
6. Si tu hijo tiene síntomas: ¿qué hacer?
Actualmente hay más de 20 enfermedades diferentes que pueden causar fiebre y exantema en niños. Siempre la recomendación en estos casos es que deben ser evaluados por un médico. Algunas veces la duda gira en torno a que la atención que el niño necesita es urgente o no.
¿Tengo que llevarlo ahora o puedo esperar?
Esa una pregunta recurrente en la atención pediátrica. Los padres y cuidadores tienen sus dudas sobre si deben tomar el niño en medio de la noche para buscar atención médica o si pueden esperar a que salga el sol, abran los servicios de salud regulares y sea tendido.
Para algunas personas la duda gira en torno a que el niño pueda esperar hasta que se logren ciertos recursos o condiciones para desplazarse apropiadamente a un servicio de salud (esperar a que llegue el padre, a que haya dinero, que alguien pueda cuidar a los otros niños, u otras circunstancias).
Indistintamente de la condicion o la enfermedad de fondo, los criterios para decidir si “puedo esperar” o “no puedo esperar” son esclarecidos si aplicamos la evaluación rápida que te presentamos. Es una herramienta con tres preguntas sencillas que podrán orientar la toma de decisiones en menos de un minuto. Lo ideal es conocer la herramienta anticipadamente para que al momento de necesitarla podamos actuar consistentemente.
A manera de aclaración, URGENTE significa que deberá disponer de los recursos necesarios de manera inmediata para procurar servicios médicos de salud. Cuando decimos que PUEDE ESPERAR, significa que no es necesario salir en la madrugada ni llamar a una ambulancia, sino que de manera apropiada deberá acudir al servicio de salud más cercano en cuanto le sea posible, preferiblemente dentro de las siguientes 6 a 8 horas sin excederse de 24 horas.
Para el manejo de la fiebre en casa consulta nuestra Guía de Manejo de la Fiebre en Niños.
7. Cómo hablar con alguien que desconfía de las vacunas
Esta sección existe porque la evidencia en comunicación en salud es clara: atacar una creencia directamente casi nunca funciona. Lo que sí funciona es la conversación — y hay una forma de tenerla sin romper relaciones ni perder tiempo.
Si tienes un familiar, amigo o conocido que duda de las vacunas, esto no es un manual para convencerlo. Es una guía para que la conversación quede abierta — que es la única forma en que el cambio real puede ocurrir.
Cinco principios para una conversación productiva
1. Pregunta antes de hablar.
“¿Qué es lo que más te preocupa?” abre más que “eso que leíste es falso”. La preocupación detrás del mito suele ser real — miedo de hacerle daño al hijo, desconfianza de las instituciones, mala experiencia previa. Si no conoces el miedo específico, cualquier argumento que des apunta al blanco equivocado.
2. Valida el miedo sin validar la información falsa.
“Entiendo que quieres asegurarte de que la vacuna es segura para tu hijo — eso es exactamente lo que debería hacer un padre.” No es lo mismo que decir “tienes razón en dudar”. Separar la emoción de la conclusión es posible y necesario.
3. Comparte una sola fuente, no diez.
Enviar doce artículos produce rechazo. Una fuente bien elegida — la página de la OPS sobre sarampión, la hoja de hechos de la OMS, el sitio del MINSA Panamá — tiene más posibilidad de ser leída. Menos es más.
4. No conviertas el tema en una cuestión de identidad.
Cuando alguien siente que cambiar de opinión significa admitir que “estaba equivocado” o que “fue engañado”, se cierra. Dale salida sin coste de identidad: “Antes de que circulara toda esta información era muy difícil saber qué creer.”
5. Cierra con lo que tú harás — no con lo que ellos deben hacer.
“Yo voy a vacunar a mis hijos porque quiero protegerlos y proteger a los niños de su alrededor” es más poderoso que cualquier argumento. La acción propia demuestra convicción sin señalar al otro.
Una última cosa sobre esta conversación: a veces no es el momento. Si alguien está en un estado emocional reactivo, ninguna información científica va a entrar. Plantar la semilla y dejar la puerta abierta tiene más valor que ganar una discusión. El pediatra de tu familiar puede ser el interlocutor más efectivo cuando llegue el momento.

8. Desde la perspectiva de la práctica pediátrica
Al preparar este artículo, recordé los encuentros directos con el sarampión que, a lo largo de los años, moldearon mi manera de comprender esta enfermedad.
El primero fue en 1989, durante el internado en el Hospital Metropolitano de Monterrey, en el norte de México. Se había activado una alerta epidemiológica por sarampión. Gracias a las campañas masivas de vacunación, el brote fue contenido rápidamente. Pero al cuarto de urgencias del hospital comenzaron a llegar algunos pocos casos curiosos: pacientes con erupciones en la piel menos densas que el sarampión clásico, algo de picazón, manchas en la mucosa de la boca, pero poca o ninguna fiebre.
El departamento de epidemiología nos informó que era el síndrome post-vacunal del sarampión — una reacción inmunológica benigna de baja incidencia. Aquello fue instructivo: vi con mis propios ojos la diferencia entre lo que produce la vacuna en algunos casos y lo que es la enfermedad real. No tenían nada que ver entre sí.
En 2001, ya como pediatra en la provincia de Chiriquí, esa misma lección se repitió — protagonizada por quien menos lo esperaba. La enfermera de vacunación del centro en que laboraba, quien había administrado cientos de dosis durante su carrera, desarrolló el síndrome post-vacunal pocos días después de recibir la vacuna: el mismo exantema leve, los mismos síntomas mínimos.
En el momento, la enfermera me comentó que en todos sus años aplicando vacunas jamás había visto un caso. Y tenía razón — la condición es así de infrecuente. Lo que queda de ese episodio es que quien más exposición tenía al procedimiento nunca lo había presenciado, hasta que le correspondió vivirlo. El cuadro fue completamente benigno y se resolvió sin complicaciones.
Otro tipo de encuentro.
Durante la residencia de pediatría fui testigo del último brote de sarampión en 1995. En el Hospital José Domingo de Obaldía, en Chiriquí, se atendía una importante cantidad de población indígena entre la cual la cobertura de vacunación era baja. Ver los casos de sarampión en niños es un evento aterrador.
Estar frente a una enfermedad incurable — con un virus que destruye activamente las defensas del propio paciente, sabiendo que lo único que puedes hacer como médico es aplicar medidas de soporte y esperar — es un escenario devastador. No hay nada más que dar. No existe el fármaco que detenga el virus. Solo el tiempo, los cuidados de soporte y la esperanza de que el cuerpo aguante.
Ese brote fue el último que Panamá ha registrado. Treinta años después, ese logro existe porque miles de familias panameñas tomaron la decisión correcta. Y porque el sistema de salud la facilitó.
Hoy, con los brotes que se registran en los países vecinos y con el Mundial 2026 en puerta, ese escudo necesita mantenerse. Nadie tiene que sufrir ni morir por una enfermedad para la cual existe una alternativa segura, gratuita y efectiva. Esa es la razón de este artículo.
— Dr. Domingo Rafael Stanziola Gordón
Pediatra | 35 años de práctica clínica en Latinoamérica
9. Términos que conviene conocer
Si alguno de los conceptos de este artículo no te quedó claro, puedes encontrar definiciones detalladas en nuestro Glosario Médico Pediátrico. Estos son los más relevantes para este tema:
- Arbovirosis: enfermedades transmitidas por artrópodos (mosquitos, garrapatas) — relevante para diferenciar el sarampión de otras causas de fiebre con erupción en zonas tropicales. Ver definición →
- Sepsis: respuesta infecciosa sistémica grave que puede ser una complicación del sarampión en niños. Ver definición →
- Convulsión febril: relevante en el contexto de la fiebre alta del sarampión. Ver definición →
- Exantema: término médico para la erupción cutánea — el sarpullido característico del sarampión. Ver definición →
- Virus atenuado: virus modificado para que no pueda causar enfermedad, pero sí generar respuesta inmunológica. Base de la vacuna SRP. Ver definición →
- Inmunidad colectiva / de rebaño: protección indirecta que surge cuando suficientes personas de una comunidad son inmunes. Para el sarampión, requiere cobertura ≥ 95%. Ver definición →
Preguntas Frecuentes
¿La vacuna del sarampión causa autismo?
No. Esta afirmación proviene de un estudio publicado en 1998 que fue retirado por fraude científico en 2010. Su autor perdió la licencia médica. Estudios posteriores con cientos de miles de niños han confirmado de forma consistente que no existe ninguna relación entre la vacuna triple viral y el autismo.
El trastorno del espectro autista tiene causas genéticas y ambientales complejas. Lamentablemente, en algunos casos sus síntomas se hacen notorios alrededor de la misma edad en que se administran ciertas vacunas — una desafortunada coincidencia temporal, no una evidencia ni indicación de causalidad.
¿Qué pasa si solo recibí una dosis de la vacuna?
Con una sola dosis la protección es de aproximadamente el 93%. Con dos dosis llega al 97%. El esquema completo son dos dosis. Si tienes documentada solo una dosis, lo más recomendable es completar el esquema consultando con tu médico o en el centro de salud más cercano.
¿El sarampión se puede curar con vitamina A?
No. La vitamina A tiene un rol clínico específico: reducir el riesgo de complicaciones oculares y la mortalidad en niños que ya tienen sarampión confirmado, especialmente en contextos de desnutrición. No previene el contagio, no elimina el virus y no sustituye la vacunación. No existe ningún suplemento ni remedio natural que prevenga el sarampión.
¿Qué síntomas tiene el sarampión en niños?
El sarampión empieza como un resfriado fuerte: fiebre alta (puede superar 40°C), tos seca, ojos rojos y llorosos, nariz que escurre. Entre el día 2 y 3 aparecen las manchas de Koplik — pequeños puntos blancos dentro de la boca. El sarpullido rojizo aparece después y desciende desde la cara hacia el cuerpo durante 3 a 4 días. El niño es contagioso desde 4 días antes del sarpullido hasta 4 días después de que aparece.
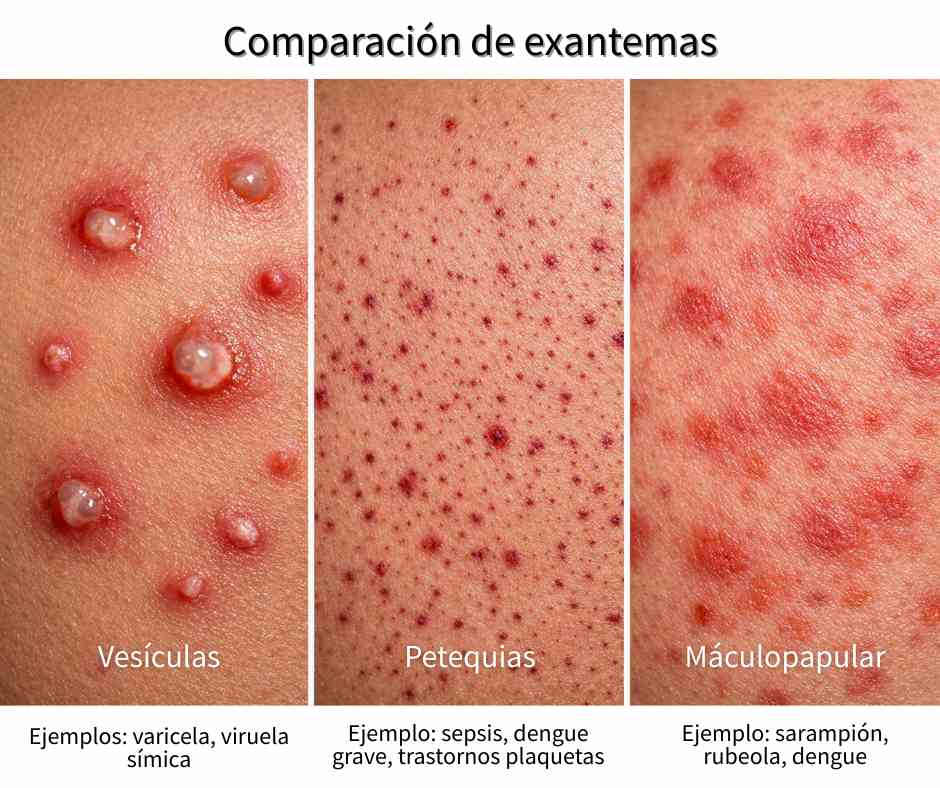
¿Cuándo debo llevar a mi hijo al médico si sospecho sarampión?
Si su niño está enfermo, debe llevarlo a la instalación de salud más cercana. Si tienen síntomas respiratorios se recomienda que lleven mascarillas (si el niño tiene más de 2 años). Si el niño presenta señales de alarma, BUSCA ATENCIÓN URGENTE.
De manera simplificada, las principales indicaciones para buscar atención urgente serían: dificultad para respirar, fiebre que no baja con antipiréticos, letargia extrema, convulsiones, o si el niño no bebe líquidos por más de 8 horas. Si tiens dudas siempre es mejor preguntar a una fuente autorizada o acudir al servicio de salud más cercano.
Para el manejo de la fiebre en casa consulta nuestra Guía de Manejo de la Fiebre en Niños.
¿Panamá está en riesgo de un brote de sarampión en 2026?
Panamá mantiene el estatus de eliminación del sarampión desde 1995 y ha aplicado más de 7 millones de dosis de vacuna en una población de 4 millones de habitantes. Sin embargo, el riesgo de casos importados es real, dado el aumento de casos en los países vecinos y especialmente en las sedes del Mundial 2026 (México, Canadá y Estados Unidos). El MINSA ofrece la vacuna gratuitamente y recomienda verificar el esquema de vacunación, especialmente para quienes viajen a esos destinos.
Referencias Científicas
- Organización Panamericana de la Salud (OPS/OMS). Alerta Epidemiológica: Sarampión en la Región de las Américas. Washington, D.C.: OPS, 3 de febrero de 2026.
- World Health Organization (WHO). Measles. Fact Sheet. Ginebra: WHO, noviembre 2025.
- Organización Panamericana de la Salud (OPS). Diez países de las Américas reportan brotes de sarampión en 2025. Washington, D.C.: OPS, 15 de agosto de 2025.
- Taylor LE, Swerdfeger AL, Eslick GD. Vaccines are not associated with autism: An evidence-based meta-analysis of case-control and cohort studies. Vaccine. 2014;32(29):3623-3629.
- Hviid A, Hansen JV, Frisch M, Melbye M. Measles, Mumps, Rubella Vaccination and Autism. Annals of Internal Medicine. 2019;170(8):513-520. (Estudio con 650,000 participantes.)
- Mina MJ et al. Measles virus infection diminishes preexisting antibodies that offer protection from other pathogens. Science. 2019;366(6465):599-606.
- Petrova VN et al. Incomplete genetic reconstitution of B cell pools contributes to prolonged immunosuppression after measles. Science Immunology. 2019;4(41):eaay6125.
- Centers for Disease Control and Prevention (CDC). Measles: Signs, Symptoms and Complications. Atlanta: CDC, 2024. Disponible en: cdc.gov/measles/signs-symptoms
- Ministerio de Salud de Panamá (MINSA). Programa Ampliado de Inmunizaciones (PAI). Esquema Nacional de Vacunación 2025. CONAPI, 2025.
- Cook J, Lewandowsky S et al. The Debunking Handbook (Manual para desmentir la información falsa). St Lucia, Australia: University of Queensland, 2011. Reimpresión 2020. Disponible en: debunking-handbook.com DOI:10.17910/b7.1182
Referencias sobre seguridad de la vacuna antisarampión
- Centers for Disease Control and Prevention (CDC). Measles, Mumps, Rubella (MMR) Vaccine Safety.
- Institute of Medicine (National Academy of Medicine). Adverse Effects of Vaccines: Evidence and Causality. National Academies Press, 2012.
- Plotkin SA, Orenstein WA, Offit PA. Plotkin’s Vaccines. 7th ed. Elsevier, 2018.
- Klein NP et al. Safety of measles-containing vaccines. Vaccine. 2015;33(36):4398-4405.
- Miller E et al. Risks of convulsions and encephalopathy after measles-mumps-rubella vaccination. BMJ. 2001;323:655–658.
Artículo revisado con perspectiva pediátrica y de salud pública. Conoce más sobre el autor.