¿Qué es el asma en niños? Una Visión Médica

El asma es una enfermedad crónica de las vías respiratorias que se caracteriza por la inflamación y estrechamiento de los bronquios, causando dificultad para respirar. Según la Global Initiative for Asthma (GINA) 2025, esta condición afecta aproximadamente al 10-15% de los niños en edad escolar a nivel mundial.
En América Latina, la Organización Panamericana de la Salud (OPS) reporta que el asma representa una de las principales causas de consulta pediátrica y hospitalización en niños, con una prevalencia que varía entre el 8% y el 18% según el país. Esta variación se debe a factores ambientales, genéticos y socioeconómicos específicos de cada región.
En la práctica clínica, observamos que el asma en niños se presenta con características únicas que difieren significativamente de los adultos. Los síntomas pueden ser sutiles en los más pequeños, y la respuesta al tratamiento varía considerablemente según la edad. Como pediatra, he notado que el reconocimiento temprano de los síntomas y el manejo adecuado desde las primeras manifestaciones marcan una diferencia sustancial en la calidad de vida del niño y su familia.
Síntomas de asma en niños: Lo Que Debes Observar
Los síntomas del asma varían significativamente según la edad del niño. La Academia Americana de Pediatría (AAP) establece criterios diagnósticos específicos para cada grupo etario, lo que facilita el reconocimiento temprano de la enfermedad.
En Bebés y Lactantes (0-2 años)
En este grupo de edad, los síntomas pueden ser más difíciles de identificar. Según las guías de la Asociación Latinoamericana de Pediatría (ALAPE), los padres deben observar:
- Tos persistente: Especialmente durante la noche o en las primeras horas de la mañana, que no mejora con medicamentos para la tos común
- Respiración rápida y superficial: Más de 40 respiraciones por minuto en reposo
- Ruidos al respirar: Sibilancias audibles sin necesidad de estetoscopio
- Dificultad para alimentarse: Se fatigan durante la alimentación o rechazan el alimento
- Irritabilidad inexplicable: Especialmente durante actividades que requieren mayor esfuerzo respiratorio
En Niños Preescolares (2-5 años)
En esta edad, los niños pueden comenzar a comunicar algunos de sus síntomas. La Organización Mundial de la Salud (OMS) identifica los siguientes indicadores:
- Tos frecuente: Especialmente después de jugar, reír o llorar intensamente
- Fatiga rápida: Se cansan más rápido que otros niños de su edad durante el juego
- Cambios en el llanto: Llanto entrecortado o dificultoso
- Respiración audible: Sonidos como silbidos al exhalar
- Preferencia por actividades sedentarias: Evitan inconscientemente actividades que les generen disnea
En Niños Escolares (5-12 años)
Los escolares pueden describir mejor sus síntomas, lo que facilita el diagnóstico. Según las guías GINA 2025, los síntomas característicos incluyen:
- Sensación de “pecho apretado”: Pueden describirlo como si alguien les apretara el pecho
- Dificultad respiratoria durante ejercicio: Especialmente en actividades deportivas
- Tos nocturna: Que los despierta o impide el sueño reparador
- Sibilancias: Ruidos al respirar que ellos mismos pueden percibir
- Limitación en actividades: Evitan deportes o juegos que requieran esfuerzo físico
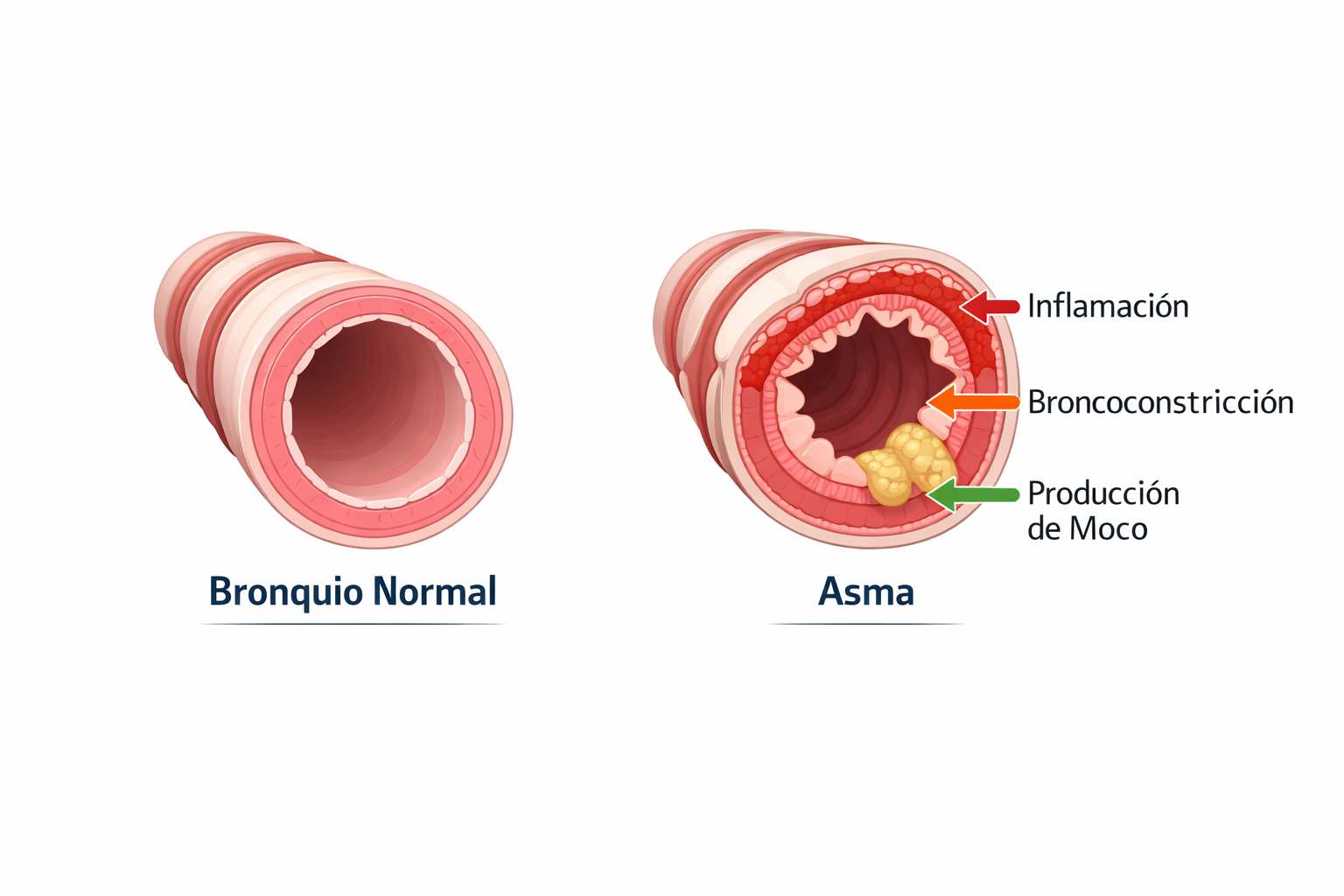
Durante una crisis asmática ocurre inflamación de la vía aérea, broncoconstricción y producción de moco, lo que dificulta el paso del aire.
¿Por Qué Ocurre? Causas y Factores de Riesgo
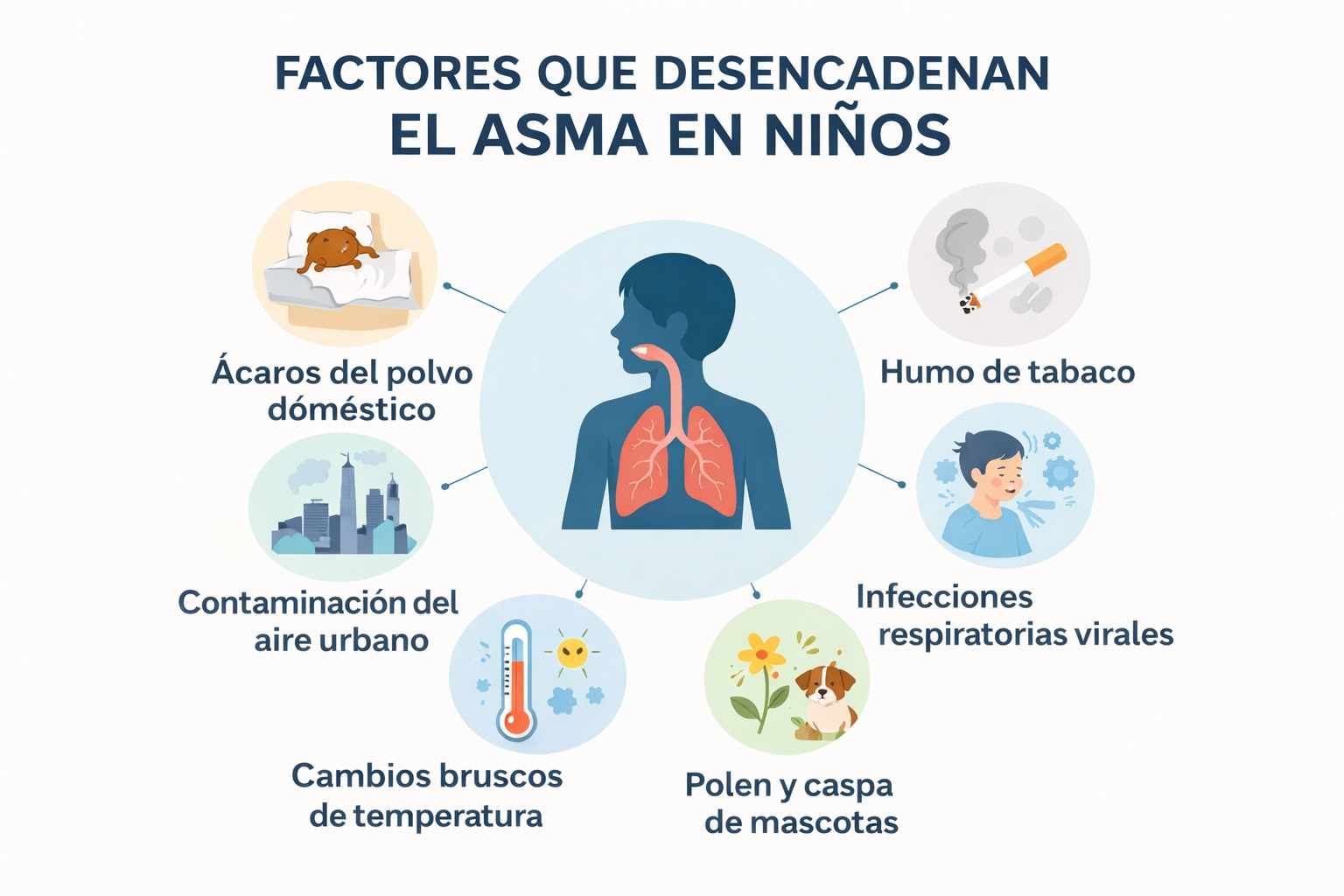
El asma es una enfermedad multifactorial. Según la GINA 2025, resulta de la interacción compleja entre predisposición genética y factores ambientales.
Factores genéticos: Los niños con padres asmáticos tienen un riesgo 3-6 veces mayor de desarrollar asma. La OMS reporta que si ambos padres tienen asma, el riesgo aumenta hasta un 60-75%.
Desencadenantes ambientales comunes:
- Ácaros del polvo doméstico (especialmente en climas húmedos)
- Contaminación del aire urbano
- Humo, especialmente el de tabaco
- Infecciones respiratorias virales
- Alérgenos como polen, caspa de mascotas
- Cambios bruscos de la temperatura ambiental
- Ejercicio físico intenso
Desde la perspectiva clínica, he observado que en América Latina factores como la contaminación ambiental en grandes ciudades, el uso de combustibles sólidos para cocinar en áreas rurales, y la alta incidencia de infecciones respiratorias virales durante los primeros años de vida, contribuyen significativamente al desarrollo y exacerbación del asma infantil.
Qué Hacer en Casa: Guía Paso a Paso
El manejo inicial del asma en casa debe basarse en un plan de acción establecido por el pediatra. La AAP recomienda que todos los padres de niños asmáticos tengan un plan escrito personalizado.
Pasos para el manejo de crisis leves a moderadas:
- Mantén la calma: Tu tranquilidad ayudará al niño a relajarse y cooperar mejor
- Posiciona al niño correctamente: Sentado erguido, nunca acostado durante una crisis
- Administra la dosis de rescate con el broncodilatador: Según las indicaciones médicas previas (usualmente salbutamol)
- Usa el espaciador: Si el niño usa inhalador de dosis medida, el espaciador es indispensable para la efectividad
- Observa la respuesta: Evalúa mejoría en 10-15 minutos
- Contacta al médico: Si no hay mejoría o los síntomas empeoran
Control ambiental diario:
- Mantener el dormitorio libre de polvo y alérgenos
- Ventilar adecuadamente los espacios
- Evitar la exposición al humo de tabaco
- Evitar los cambios de temperatura y humedad ambiental
En la práctica clínica, observamos que las familias que siguen consistentemente estas medidas de control ambiental logran reducir significativamente la frecuencia de las crisis asmáticas.
Señales de Alarma: Cuándo Actuar de Inmediato
- Dificultad extrema para hablar: Solo puede decir palabras sueltas, no frases completas
- Respiración muy rápida y trabajosa: Más de 60 respiraciones por minuto en niños pequeños
- Retracciones marcadas: Se hunden las costillas y el área debajo del cuello al respirar
- Coloración azulada: En labios, uñas o alrededor de la boca (cianosis)
- Agitación extrema o somnolencia: Muy inquieto o, al contrario, muy adormecido
- No respuesta al broncodilatador: Sin mejoría después de 2-3 dosis del medicamento de rescate
- Incapacidad para caminar: Por falta de aire
En caso de emergencia: llama a servicios de emergencia (911 o equivalente local).
Estos criterios están basados en las guías de triage pediátrico de la OMS y son indicadores de asma grave que requiere atención hospitalaria inmediata.
¿Consulta Programada o Urgencias?
La decisión sobre el tipo de atención médica requerida debe basarse en la severidad de los síntomas. Las guías de la AAP establecen criterios claros para esta diferenciación:
Urgencias médicas (buscar atención inmediata):
- Cualquiera de las señales de alarma mencionadas anteriormente
- Crisis que no mejora con el medicamento de rescate
- Primer episodio de dificultad respiratoria severa
Consulta en las próximas 24 horas:
- Síntomas que mejoran con medicación pero persisten
- Tos nocturna que interfiere con el sueño
- Disminución en la actividad física habitual
- Uso frecuente del broncodilatador de rescate (más de 2 veces por semana)
Consulta de seguimiento programada:
- Control rutinario del asma estable
- Ajuste de medicación de mantenimiento
- Educación sobre técnica de inhalación
- Actualización del plan de acción
Como pediatra, recomiendo consultar de inmediato cuando los padres sientan que “algo no está bien” con la respiración de su hijo, aún sin síntomas obvios. La intuición parental es un indicador valioso que no debe subestimarse.

Equipos Útiles para el Manejo en Casa
ℹ️ Este artículo contiene enlaces de afiliado. Si compras a través de ellos, podemos recibir una comisión sin costo adicional para ti. Más información
El manejo efectivo del asma en casa requiere dispositivos apropiados para la administración de medicamentos. Las guías GINA 2025 establecen que sin espaciador, solo el 10-15% del medicamento inhalado llega efectivamente a los pulmones; sin embargo, con un espaciador correcto, este porcentaje supera el 40%.
Esta diferencia en la eficacia es determinante para el control adecuado del asma. Los espaciadores mejoran significativamente el depósito pulmonar del medicamento, reducen los efectos secundarios orofaríngeos y facilitan la administración en niños pequeños que no pueden coordinar adecuadamente la inhalación.
Dispositivos esenciales recomendados:
- Espaciadores para inhaladores: Indispensables para niños menores de 8 años y recomendados para todas las edades
- Nebulizadores: Útiles para crisis severas o cuando el niño no puede usar inhaladores correctamente
- Medidores de flujo espiratorio máximo: Para niños mayores de 6 años, permiten monitoreo objetivo
Para una selección detallada de estos dispositivos y recomendaciones específicas por edad, consulta nuestra guía completa de espaciadores para inhaladores donde encontrarás análisis detallados de los mejores modelos disponibles en el mercado latinoamericano.
Lo Que Observamos en Consulta
En mi experiencia atendiendo pacientes durante más de tres décadas, he observado patrones específicos del asma infantil en América Latina que vale la pena compartir con los padres.
Desde la perspectiva clínica, noto que muchos padres confunden los síntomas iniciales del asma con “resfriados frecuentes” o “bronquitis recurrentes”. Esta confusión retrasa el diagnóstico correcto en promedio 6-12 meses, período durante el cual el niño podría haber recibido tratamiento adecuado para mejorar su calidad de vida.
En la práctica clínica, observamos que los errores más frecuentes de los padres incluyen: suspender la medicación de control cuando el niño “se ve bien”, usar técnicas incorrectas de inhalación, y no reconocer los desencadenantes ambientales específicos de su hijo. Estos errores, aparentemente menores, pueden resultar en un control deficiente del asma y crisis más frecuentes.
La evidencia médica sugiere que el asma bien controlada permite una vida completamente normal. En mi consulta, los niños con mejor control son aquellos cuyos padres entienden que el asma es una condición crónica que requiere manejo continuo, no solo tratamiento durante las crisis. Es importante consultar con su médico tratante antes de realizar cambios en el tratamiento, incluso si el niño presenta mejoría aparente.
Términos Médicos Explicados
Broncoespasmo: Contracción súbita de los músculos que rodean las vías respiratorias, causando estrechamiento y dificultad respiratoria.
Sibilancias: Sonidos agudos similares a silbidos que se producen cuando el aire pasa por vías respiratorias estrechadas.
Peak Flow: Medida del flujo máximo de aire que una persona puede exhalar, útil para monitorear el control del asma.
Broncodilatador: Medicamento que relaja los músculos de las vías respiratorias, facilitando el paso del aire.
Corticoide inhalado: Medicamento antiinflamatorio administrado directamente a los pulmones para controlar la inflamación del asma.
Crisis asmática: Episodio de empeoramiento súbito de los síntomas del asma que requiere tratamiento inmediato.
GINA: Global Initiative for Asthma, organización internacional que desarrolla guías para el manejo del asma.
Preguntas Frecuentes de Padres
¿Es lo mismo el asma que la bronquiolitis?
No son lo mismo. La bronquiolitis afecta principalmente a menores de 2 años, es causada usualmente por virus respiratorio sincicial (VRS), y generalmente es un episodio único. El asma es una enfermedad crónica que puede comenzar a cualquier edad y tiende a persistir. Sin embargo, algunos niños que tienen bronquiolitis severa en la infancia pueden desarrollar asma posteriormente.
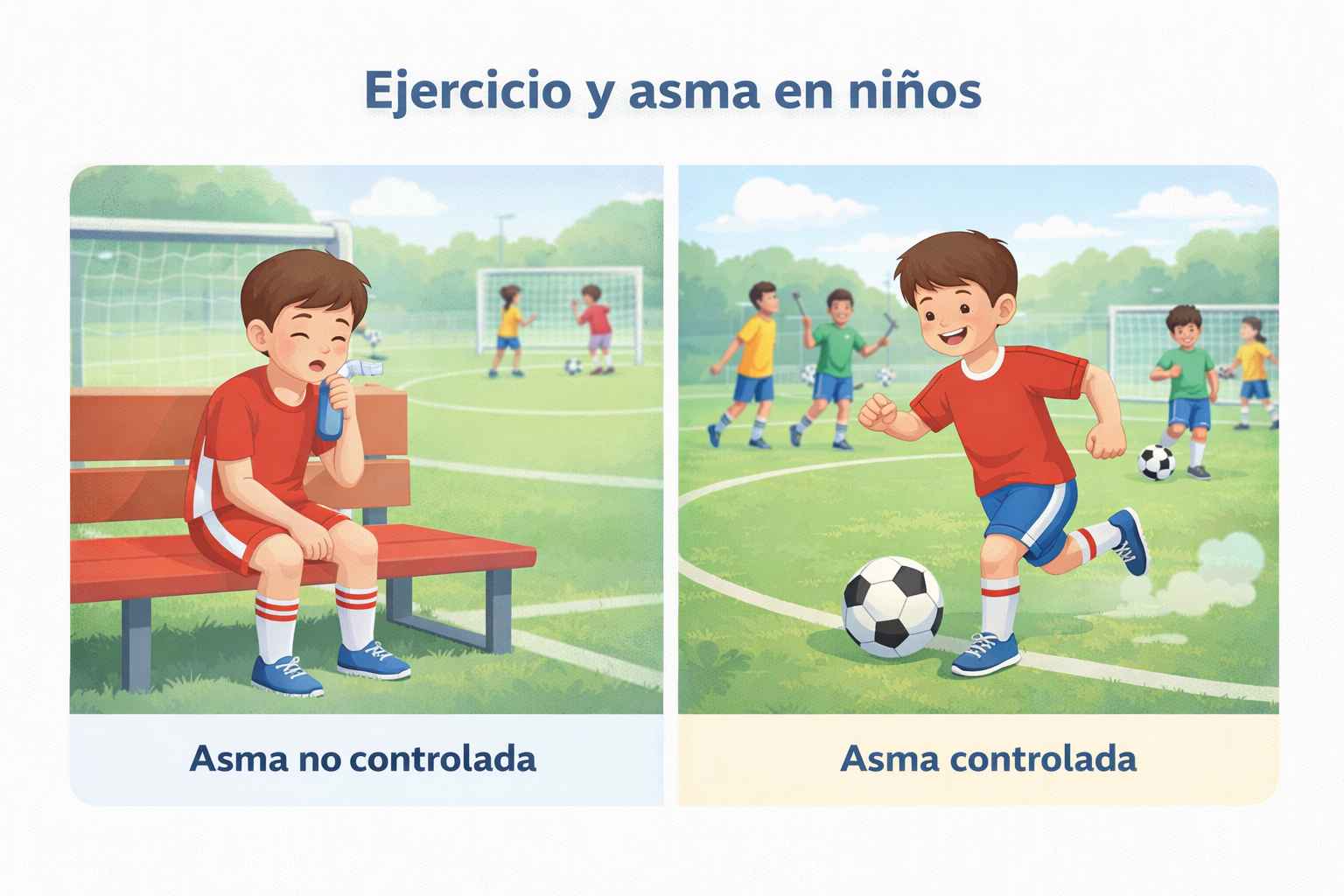
¿Mi hijo podrá hacer deportes si tiene asma?
Sí. La mayoría de los niños con asma bien controlada pueden participar en todas las actividades deportivas. Con un tratamiento adecuado, los niños con asma pueden correr, jugar y practicar deportes como cualquier otro niño.
Para muchos niños, es recomendable usar el medicamento preventivo según las indicaciones médicas y tener disponible el broncodilatador de rescate durante la actividad física. En algunos casos, el médico puede indicar usar el inhalador antes del ejercicio para prevenir síntomas.
Si durante el ejercicio el niño presenta tos persistente, sibilancias o dificultad para respirar, esto puede ser una señal de que el asma no está completamente controlada y puede ser necesario ajustar el tratamiento.
El objetivo del manejo del asma es permitir que los niños lleven una vida activa y saludable, incluyendo la participación normal en juegos y deportes.
¿El asma infantil se cura o es para toda la vida?
El asma no tiene “cura” definitiva, pero muchos niños experimentan mejorías significativas durante la adolescencia. Algunos pueden tener períodos largos sin síntomas, aunque la tendencia asmática puede persistir. Con tratamiento adecuado, la mayoría lleva una vida completamente normal.
¿Cuándo puedo suspender los medicamentos del asma?
Nunca suspendas los medicamentos por cuenta propia. La suspensión debe ser gradual y supervisada por el pediatra, usualmente después de períodos prolongados (3-6 meses) de control completo. Suspender prematuramente puede causar recaídas severas.
¿Los medicamentos para el asma tienen efectos secundarios en niños?
Los medicamentos modernos para el asma, usados en las dosis apropiadas, tienen efectos secundarios mínimos. Los corticoides inhalados en dosis pediátricas no afectan el crecimiento significativamente. Los beneficios del tratamiento superan ampliamente los riesgos potenciales.
¿Puedo usar remedios naturales en lugar de medicamentos?
Los remedios naturales pueden ser complementarios, pero nunca deben reemplazar el tratamiento médico establecido. Durante una crisis asmática, solo los broncodilatadores médicos pueden salvar vidas. Consulta siempre con tu pediatra antes de usar cualquier tratamiento alternativo.
Contenido revisado desde la perspectiva clínica. Conoce más sobre el autor.