¿Qué es la neumonía en niños? Una Visión Médica
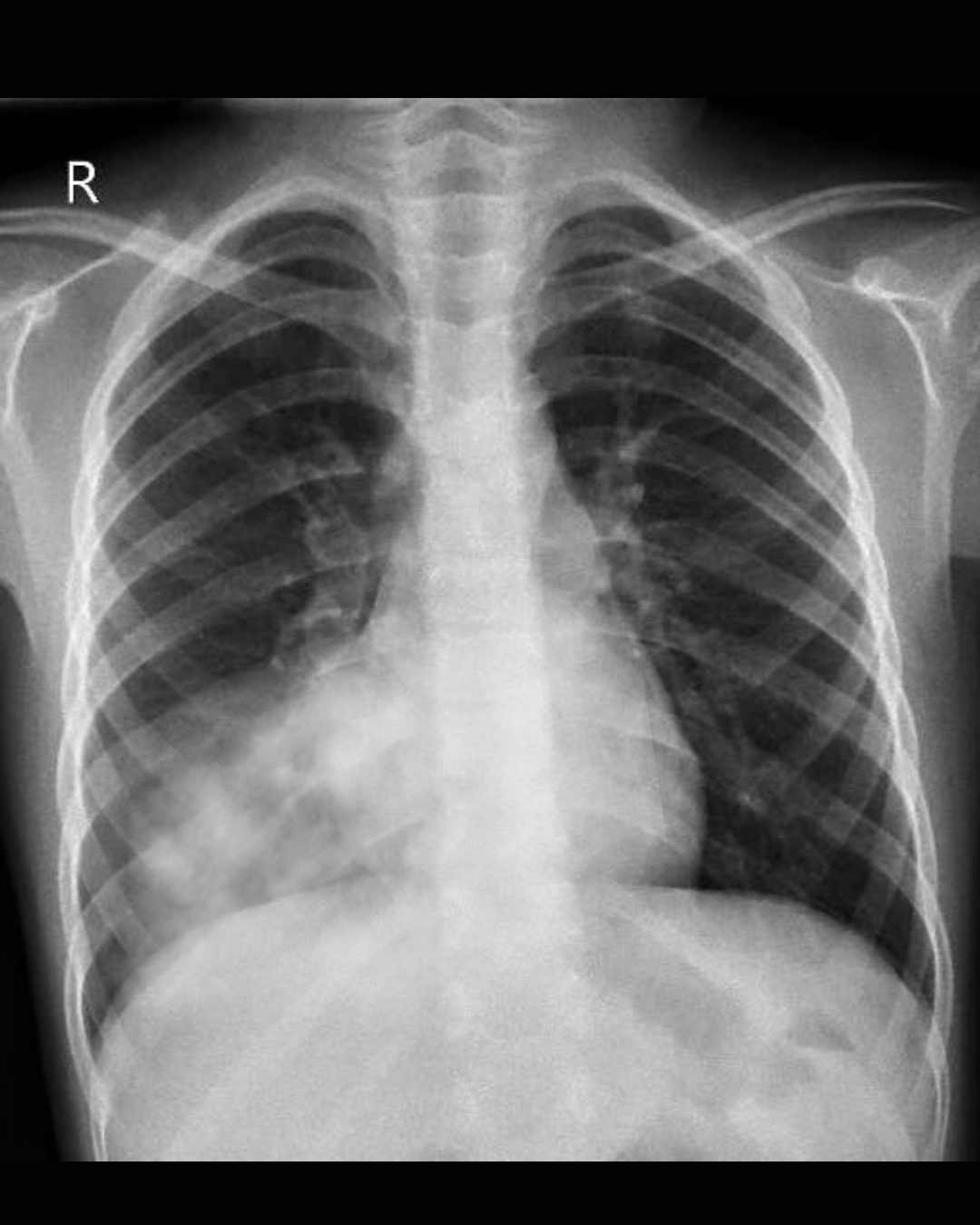
La neumonía es un tipo de infección pulmonar aguda causada principalmente por virus o bacterias, afectando a uno o ambos pulmones. Puede ser una enfermedad leve o amenazar la vida de una persona. Según la Organización Mundial de la Salud (OMS), la neumonía es la principal causa infecciosa de muerte en niños menores de 5 años a nivel mundial, siendo responsable del 15% de todas las muertes en este grupo etario.
En América Latina, la Organización Panamericana de la Salud (OPS) reporta que la neumonía afecta aproximadamente a 150 millones de niños anualmente en la región, con una incidencia especialmente alta en menores de 2 años. La mortalidad por neumonía ha disminuido significativamente gracias a los programas de vacunación y el manejo según las guías AIEPI (Atención Integrada a las Enfermedades Prevalentes de la Infancia).
En la práctica clínica, observamos que la neumonía presenta manifestaciones muy diferentes según la edad del niño. Mientras que en lactantes puede manifestarse con síntomas sutiles como rechazo al alimento o irritabilidad, en escolares suele presentar el cuadro clásico de fiebre alta y tos productiva. Esta variabilidad hace fundamental que los padres conozcan las señales específicas para cada grupo de edad.
Síntomas de neumonía en niños: Lo Que Debes Observar
Los síntomas de neumonía varían considerablemente según la edad del niño. La Academia Americana de Pediatría (AAP) enfatiza la importancia de que los padres y cuidadores puedan reconocer estos síntomas tempranamente para iniciar el tratamiento oportuno.
En Bebés y Lactantes (0-2 años)
En este grupo de edad, la neumonía puede presentarse de manera sutil y engañosa. Según las guías clínicas de ALAPE (Asociación Latinoamericana de Pediatría), los síntomas más frecuentes incluyen:
- Respiración rápida: Más de 50 respiraciones por minuto en lactantes de 2-11 meses, o más de 40 en niños de 12-23 meses
- Tiraje intercostal: Hundimiento visible de las costillas al respirar
- Aleteo nasal: Movimiento excesivo de las fosas nasales
- Fiebre: Aunque puede estar ausente en algunos casos
- Rechazo del alimento: El esfuerzo que hace para respirar le dificulta alimentarse o pierde el apetito
- Irritabilidad o letargo: Son cambios indicativos de una enfermedad avanzada
- Vómitos o diarrea: Pueden estar asociados y son un factor agravante cuando hay síntomas respiratorios
Síntomas específicos de problemas respiratorios:
Síntomas no específicos:
En Niños Preescolares (2-5 años)
Los preescolares pueden comunicar mejor sus molestias, aunque no siempre de manera precisa. Los síntomas característicos según la OMS incluyen:
- Tos persistente: Inicialmente seca, puede volverse productiva
- Respiración acelerada: Más de 40 respiraciones por minuto
- Dolor torácico: El niño puede quejarse de “dolor en el pecho”
- Fiebre alta: Generalmente superior a 38.5°C
- Escalofríos: Episodios de temblor con fiebre
- Fatiga extrema: Cansancio inusual o falta de energía
- Pérdida de apetito: Rechazo a comidas favoritas
En Niños Escolares (5-12 años)
En este grupo, la neumonía suele presentar el cuadro clásico descrito en la literatura médica. La AAP establece que los síntomas más comunes son:
- Tos productiva: Con expectoración amarillenta o verdosa
- Fiebre alta con escalofríos: Temperatura superior a 39°C
- Dolor torácico pleurítico: Dolor que aumenta al respirar profundo o toser
- Disnea: Sensación de falta de aire durante actividades habituales
- Malestar general: Dolor de cabeza, dolor muscular
- Sudoración: Especialmente nocturna
- Coloración azulada: Cianosis perioral o en dedos (signo de alarma)
¿Por Qué Ocurre? Causas y Factores de Riesgo
La neumonía en niños puede ser causada por diversos microorganismos. Según el Red Book de la AAP, las causas más frecuentes varían según la edad:
Causas bacterianas: Streptococcus pneumoniae es el patógeno más común en todos los grupos de edad. Haemophilus influenzae tipo b ha disminuido significativamente gracias a la vacunación, pero aún se observa en áreas con cobertura vacunal incompleta.
Causas virales: El virus respiratorio sincitial (VRS) es la causa principal en lactantes, seguido de parainfluenza, influenza y rinovirus. Los adenovirus pueden causar cuadros más severos.
Causas atípicas: Mycoplasma pneumoniae es frecuente en escolares y adolescentes, mientras que Chlamydia trachomatis puede causar neumonía en lactantes menores de 6 meses.
La OPS identifica varios factores de riesgo especialmente relevantes en América Latina:
- Desnutrición: Compromete el sistema inmunológico
- Bajo peso al nacer: Aumenta la susceptibilidad a infecciones
- Falta de lactancia materna: Disminuye la protección inmunológica
- Exposición al humo: Tabaquismo pasivo o cocinas con combustibles sólidos
- Hacinamiento: Facilita la transmisión de patógenos respiratorios
- Enfermedades crónicas: Asma, cardiopatías congénitas, inmunodeficiencias
- Esquema vacunal incompleto: Especialmente contra neumococo e Haemophilus
Desde la perspectiva clínica, he observado que en nuestra región los factores ambientales como la exposición al humo de leña y el hacinamiento familiar siguen siendo determinantes importantes en la incidencia y severidad de la neumonía infantil.

Qué Hacer en Casa: Guía Paso a Paso
El manejo inicial en casa debe seguir las recomendaciones de las guías AIEPI de la OPS, siempre bajo supervisión médica:
- Mantener al niño cómodo y en reposo: Evitar actividad física intensa, pero no es necesario el reposo absoluto en cama. La posición semiincorporada puede facilitar la respiración.
- Asegurar hidratación adecuada: Ofrecer líquidos frecuentemente en pequeñas cantidades. La OMS recomienda continuar la lactancia materna en lactantes.
- Control de fiebre: Usar paracetamol o ibuprofeno según peso y edad. La AAP establece que la fiebre no debe suprimirse completamente, ya que forma parte de la respuesta inmune. Para más detalles sobre el manejo de la fiebre en casa consulta nuestra Guía de Manejo de la Fiebre en Niños.
- Monitorizar signos vitales: Vigilar frecuencia respiratoria, temperatura y estado general. En la práctica clínica, recomendamos a los padres llevar un registro horario de estos parámetros.
- Mantener ambiente húmedo: Usar humidificador o colocar recipientes con agua cerca del niño. Evitar vapores o mentol que puedan irritar las vías respiratorias.
- Alimentación adaptada: Ofrecer alimentos blandos y nutritivos en pequeñas porciones. No forzar la alimentación si el niño no quiere comer.
- Evitar supresores de tos: La tos es un mecanismo de defensa importante. Los jarabes antitusígenos no están recomendados en menores de 6 años.
- Seguimiento médico estricto: Cumplir con todas las citas de control y administrar antibióticos según prescripción médica, completando todo el ciclo.
- Respiración muy rápida: >60 por minuto en lactantes, >50 en preescolares, >40 en escolares
- Tiraje intercostal marcado o aleteo nasal intenso
- Coloración azulada en labios, lengua o dedos (cianosis)
- Dificultad extrema para respirar o sonidos anormales al respirar
- Fiebre persistente superior a 39°C por más de 48 horas
- Rechazo total de líquidos o signos de deshidratación
- Letargo extremo, dificultad para despertar o confusión
- Convulsiones febriles
- Vómitos persistentes que impiden la hidratación
En caso de emergencia: llama a servicios de emergencia (911 o equivalente regional).
¿Consulta Programada o Urgencias?
Distinguir cuándo se requiere atención inmediata versus una consulta programada es crucial para el manejo adecuado de la neumonía. Las guías de triage pediátrico establecen criterios claros:
Urgencias inmediatas (acudir a emergencias):
- Cualquier signo de dificultad respiratoria severa
- Saturación de oxígeno menor a 92% (criterio AAP para hospitalización)
- Fiebre en lactantes menores de 3 meses
- Estado general gravemente afectado
- Signos de sepsis o shock
Consulta médica en 24 horas:
- Fiebre persistente con tos en niños mayores de 3 meses
- Respiración ligeramente acelerada sin tiraje
- Disminución del apetito con irritabilidad
- Tos nocturna que interrumpe el sueño
Seguimiento programado (48-72 horas):
- Mejora clínica evidente con tratamiento
- Control de temperatura y síntomas respiratorios
- Finalización del esquema antibiótico
Como pediatra, recomiendo consultar de inmediato cuando los padres perciban que “algo no está bien” con su hijo, independientemente de que cumplan criterios específicos. La intuición parental es un indicador valioso que no debe subestimarse.
Para más detalles sobre cuándo manejar el caso como una urgencia verdadera, y visita nuestra guía con recomendaciones para cuidar un niño enfermo en casa.
Equipos Útiles para el Manejo en Casa
ℹ️ Este artículo contiene enlaces de afiliado. Si compras a través de ellos, podemos recibir una comisión sin costo adicional para ti. Más información
El monitoreo domiciliario de signos vitales es fundamental en el manejo de neumonía pediátrica. La AAP establece que la saturación de oxígeno menor a 92% es criterio de hospitalización, mientras que valores entre 92-94% requieren vigilancia estrecha.
Oxímetro de pulso: Este dispositivo mide la saturación de oxígeno en sangre de forma no invasiva. Las guías clínicas indican que es especialmente útil en altitudes superiores a 2,500 metros sobre el nivel del mar, donde los valores normales pueden ser diferentes. La monitorización domiciliaria permite detectar tempranamente el deterioro respiratorio.

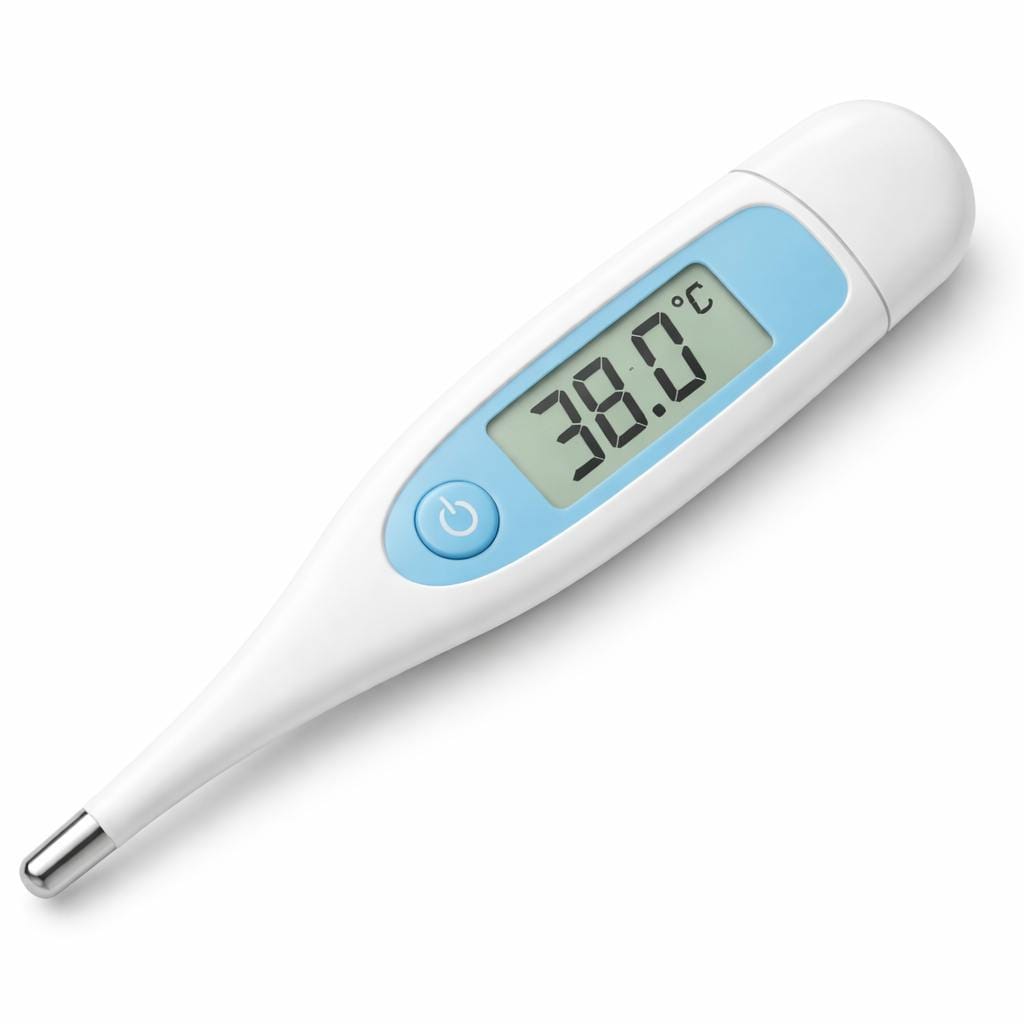
Termómetro digital: La fiebre es uno de los signos cardinales de neumonía. Un termómetro digital preciso permite documentar la evolución térmica y evaluar la respuesta al tratamiento. La medición rectal sigue siendo el estándar de oro en lactantes menores de 3 meses.
Para conocer más sobre estos dispositivos y sus especificaciones técnicas, consulta nuestra guía completa de oxímetros de pulso, donde encontrarás información detallada sobre modelos recomendados para uso pediátrico.
Lo Que Observamos en Consulta
En la práctica clínica, observamos que la neumonía en niños presenta patrones particulares en nuestra región latinoamericana. Durante mis 35 años de experiencia atendiendo pacientes pediátricos, he notado que los casos de neumonía viral tienden a ser más frecuentes durante los meses de lluvia, mientras que las neumonías bacterianas muestran picos durante las transiciones estacionales.
Desde la perspectiva clínica, uno de los errores más frecuentes de los padres es suspender precozmente el tratamiento antibiótico una vez que el niño “se ve mejor”. Es importante consultar con su médico tratante antes de modificar cualquier esquema terapéutico, ya que la interrupción prematura puede llevar a recaídas o desarrollo de resistencia bacteriana.
En mi experiencia atendiendo pacientes, he observado que los niños que mantienen lactancia materna exclusiva durante los primeros 6 meses presentan cuadros de neumonía menos severos y se recuperan más rápidamente. La evidencia médica sugiere que los anticuerpos maternos proporcionan protección significativa, especialmente contra patógenos respiratorios comunes.
Desde el punto de vista médico, considero que la educación de los padres sobre signos de alarma es tan importante como el tratamiento farmacológico. En nuestra consulta, dedicamos tiempo específico a enseñar a los padres cómo evaluar la respiración de su hijo y cuándo solicitar atención médica urgente.
Términos Médicos Explicados
Saturación de oxígeno: Porcentaje de hemoglobina en sangre que transporta oxígeno. Valores normales en niños son superiores a 95% a nivel del mar.
Tiraje intercostal: Hundimiento visible de la piel entre las costillas durante la inspiración, indicando dificultad respiratoria.
Consolidación pulmonar: Área del pulmón donde los alvéolos están llenos de material inflamatorio en lugar de aire, visible en radiografías.
Bronconeumonía: Tipo de neumonía que afecta principalmente los bronquiolos y alvéolos adyacentes, con distribución parcheada.
AIEPI: Atención Integrada a las Enfermedades Prevalentes de la Infancia, estrategia de la OPS para reducir mortalidad infantil.
Cianosis: Coloración azulada de piel y mucosas debido a falta de oxígeno en sangre, signo de alarma en problemas respiratorios.
Taquipnea: Respiración anormalmente rápida, uno de los signos más tempranos de neumonía en niños.
Sepsis: Respuesta inflamatoria generalizada del organismo ante una infección, complicación grave de la neumonía.
Preguntas Frecuentes de Padres
¿Puede mi hijo ir a la escuela con neumonía?
No, la neumonía requiere reposo domiciliario hasta completar al menos 24-48 horas de tratamiento antibiótico efectivo y estar sin fiebre. Además, durante la fase aguda existe riesgo de contagio a otros niños.
¿La neumonía siempre viene acompañada de fiebre alta?
No necesariamente. Especialmente en lactantes pequeños y niños inmunodeprimidos, la neumonía puede presentarse sin fiebre. La respiración rápida y la dificultad respiratoria son signos más confiables en estos casos.
¿Cuánto tiempo dura el tratamiento antibiótico para neumonía?
Típicamente entre 7-10 días, aunque puede extenderse según la evolución clínica. Es fundamental completar todo el ciclo prescrito, incluso si el niño se siente mejor antes de terminarlo.
¿Mi hijo puede volver a tener neumonía después de haberse curado?
Sí, la neumonía puede recurrir, especialmente si existen factores predisponentes como asma, inmunodeficiencias o exposición continua a irritantes respiratorios. La vacunación completa reduce significativamente este riesgo.
¿Los remedios caseros pueden curar la neumonía?
Los remedios caseros pueden complementar el tratamiento médico aliviando síntomas, pero nunca sustituyen los antibióticos cuando están indicados. La neumonía bacteriana requiere tratamiento antibiótico específico.
¿Debo despertar a mi hijo para darle el medicamento durante la noche?
Generalmente no es necesario interrumpir el sueño para medicamentos cada 8 o 12 horas. Consulta con tu pediatra sobre el horario más adecuado que permita mantener intervalos regulares sin afectar el descanso.
Contenido revisado desde la perspectiva clínica. Conoce más sobre el autor.